Quand un patient présente à la fois des symptômes de lupus, de sclérodermie et de myosite, les médecins ne peuvent plus se contenter de traiter une seule maladie. Ce sont les syndromes d'overlap auto-immuns - des conditions complexes où deux ou plusieurs maladies auto-immunes se chevauchent, rendant le diagnostic et le traitement extrêmement délicats. Ces syndromes ne sont pas des cas rares : environ 1 patient sur 4 atteint d’une maladie du tissu conjonctif développera des signes d’une autre dans les 5 à 10 ans suivant le diagnostic initial. Pourtant, beaucoup de patients passent des mois, voire des années, sans obtenir de réponse claire.
Quels sont les syndromes d’overlap les plus courants ?
Il existe plusieurs types bien définis de syndromes d’overlap, chacun avec ses propres marqueurs biologiques et symptômes caractéristiques. Le plus connu est la maladie du tissu conjonctif mixte (MCTD), identifiée pour la première fois en 1972. Elle se reconnaît par un anticorps très spécifique : l’anti-U1-ribonucléoprotéine (anti-U1-RNP), présent chez plus de 95 % des patients. Les signes cliniques sont souvent évocateurs : doigts gonflés et « boursouflés », phénomène de Raynaud intense (main qui devient blanche ou bleue au froid), arthrite, et parfois des problèmes pulmonaires. Ce n’est pas un mélange aléatoire de maladies - c’est un syndrome à part entière, avec un profil immunologique unique.
Un autre type fréquent est le syndrome antisynthétase, qui touche surtout les muscles et les poumons. Il est lié à des anticorps contre des enzymes appelées aminoacyl-tRNA synthétases, en particulier l’anti-Jo-1, retrouvé chez 75 à 80 % des cas. Les patients présentent souvent une myosite (inflammation des muscles), une maladie interstitielle pulmonaire (MIP) - une fibrose des poumons - et des mains rugueuses, appelées « mains de mécanicien ». Cette forme est particulièrement dangereuse si elle n’est pas détectée tôt : jusqu’à 70 % des patients développent une MIP, qui peut progresser vers une insuffisance respiratoire.
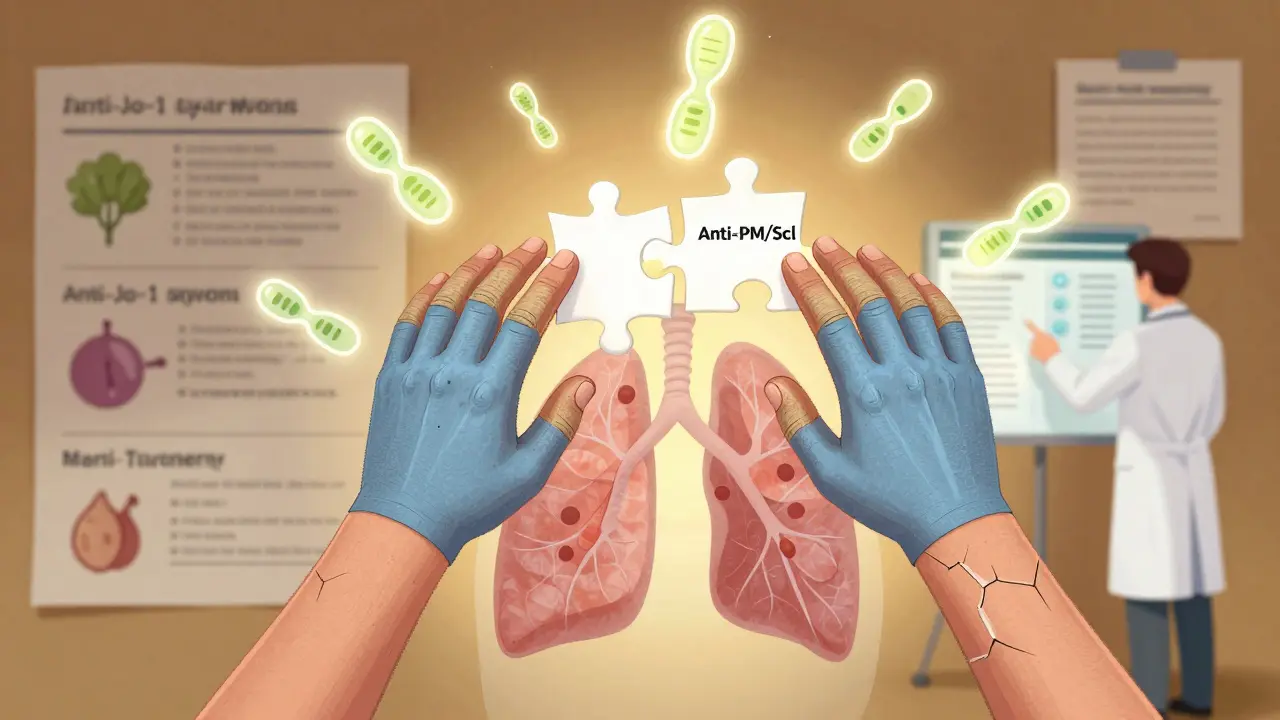
Le syndrome polymyosite/sclérodermie (PM/Scl) combine des signes de faiblesse musculaire et de durcissement de la peau. Il est marqué par la présence d’anticorps anti-PM/Scl, présents chez 2 à 5 % des patients atteints de sclérodermie et chez 8 à 10 % de ceux avec une polymyosite. Ces patients ont souvent une peau serrée sur les doigts et les avant-bras, une fibrose pulmonaire, et une fatigue musculaire profonde. Ce n’est pas une simple association - c’est une entité distincte avec un pronostic différent de celui de chaque maladie isolée.
Quand trois maladies ou plus coexistent, on parle de syndrome auto-immun multiple (MAS). Il existe trois types : le Type 1 implique des maladies rares comme la myasthénie et le thymome ; le Type 2 regroupe des maladies comme le syndrome de Sjögren, la polyarthrite rhumatoïde et la cirrhose biliaire primitive ; le Type 3 inclut des maladies plus courantes comme le diabète de type 1, la maladie de Hashimoto, le vitiligo ou le lupus. Ces cas sont rares mais extrêmement complexes à gérer.
Pourquoi le diagnostic prend-il tant de temps ?
Le plus grand problème dans ces syndromes, c’est que les critères de diagnostic n’existent pas encore pour eux. Chaque maladie isolée - lupus, sclérodermie, myosite - a ses propres critères de l’ACR et de l’EULAR. Mais quand les symptômes se chevauchent, les médecins sont perdus. Un patient peut avoir des lésions cutanées de sclérodermie, des douleurs articulaires de polyarthrite, et une inflammation musculaire, sans remplir complètement les critères de n’importe laquelle des trois. Résultat : il est classé comme « maladie du tissu conjonctif indifférenciée » (UCTD), et attend pendant des mois, voire des années, avant que les signes ne deviennent suffisamment clairs.
Une étude publiée en 2022 dans Cureus montre que 45 % des patients avec un syndrome d’overlap attendent plus de 18 mois avant d’obtenir un diagnostic précis. Pour une maladie isolée, ce délai est de 12 mois en moyenne. Les raisons ? Des médecins qui traitent un seul aspect du tableau, des examens incomplets, et une méconnaissance des marqueurs spécifiques. Par exemple, un pneumologue ne regarde que les poumons, un rhumatologue se concentre sur les articulations, et personne ne demande de test auto-anticorps complet.
La clé réside dans les anticorps. L’anti-U1-RNP est presque pathognomonique de la MCTD : sa spécificité est de 95 %. L’anti-PM/Scl a une spécificité de 99 %, même si sa sensibilité est faible. L’anti-synthétase (anti-Jo-1) a une spécificité de 98 %. Or, beaucoup de laboratoires ne les testent pas systématiquement chez les patients avec des symptômes « atypiques ». Un simple test sanguin, bien interprété, peut changer la trajectoire du diagnostic.

La coordination des soins : un enjeu de survie
Un patient avec un syndrome d’overlap ne voit pas un médecin - il voit plusieurs. Un rhumatologue, un pneumologue, un dermatologue, parfois un gastro-entérologue. Et pourtant, personne ne coordonne tout cela. Sur les forums de patients, les témoignages sont unanimes : « Je suis perdu entre les rendez-vous. Personne ne me dit ce que je dois prendre, comment les médicaments interagissent, ou ce qui est le plus urgent. »
Une étude du Cleveland Clinic en 2022 a montré que les patients suivis par un coordinateur de soins dédié - une infirmière ou un pharmacien spécialisé - avaient 35 % moins d’hospitalisations et 42 % de meilleures adhérences aux traitements. Ce coordinateur organise les rendez-vous, vérifie les interactions médicamenteuses, suit les résultats des analyses, et s’assure que chaque spécialiste est informé des évolutions de l’autre.
Le modèle idéal ? Un centre spécialisé en maladies auto-immunes, comme ceux de Johns Hopkins, Mayo Clinic ou l’Institut des maladies auto-immunes du Hospital for Special Surgery. Là-bas, les patients sont évalués en une seule journée : examens cliniques, scanner pulmonaire, biopsie si nécessaire, et analyse des anticorps. Un plan de traitement global est alors établi, avec des objectifs clairs : maintenir la capacité respiratoire à plus de 80 %, limiter la fibrose cutanée, et atteindre une activité minimale de la maladie.
Les traitements : entre efficacité et risques
Le traitement de base reste le corticoïde (prednisone) associé à un immunosuppresseur : méthotrexate ou mycophénolate mofétil. Mais dans les syndromes d’overlap, les choses deviennent plus compliquées. Si la maladie pulmonaire est dominante, la rituximab (un anticorps monoclonal qui détruit les cellules B) a montré une efficacité de 60 à 70 % pour stabiliser la fonction respiratoire sur 12 mois. En mars 2023, la FDA a même approuvé la tocilizumab pour traiter la MIP liée au syndrome antisynthétase, après une étude montrant une réduction de 55 % de la progression de la maladie.
Le danger ? Le surtraitement. Une étude de 2019 dans JAMA Rheumatology a révélé que 35 % des patients avec un syndrome d’overlap recevaient trois immunosuppresseurs ou plus, sans preuve solide que cela améliore leur pronostic. Au contraire, ils ont 28 % de risque en plus de développer une infection opportuniste (pneumonie, tuberculose, candidose) que ceux sous deux traitements seulement. Il ne s’agit pas de traiter tout ce qui bouge - il faut cibler ce qui menace la vie.
Les nouveaux objectifs de traitement, publiés par l’ACR en juin 2023, insistent sur le « treat-to-target » : fixer des objectifs mesurables. Pour la MIP : un volume vital forcé > 80 %. Pour la sclérodermie : un score de peau de Rodnan < 15. Pour l’arthrite : une activité minimale. C’est une révolution : on ne traite plus « au feeling », mais selon des cibles précises.
La recherche avance - mais lentement
Le financement de la recherche sur les syndromes d’overlap a augmenté de 37 % entre 2018 et 2022, passant de 287 à 392 millions de dollars aux États-Unis. En janvier 2023, les NIH ont lancé le Consortium des biomarqueurs pour les syndromes d’overlap, avec 15 millions de dollars pour identifier des marqueurs prédictifs de progression. L’objectif : savoir, dès le diagnostic, si un patient risque de développer une fibrose pulmonaire ou une insuffisance rénale, et adapter le traitement avant que les dommages ne soient irréversibles.
Des algorithmes d’intelligence artificielle, analysant les dossiers médicaux électroniques, ont déjà prédit avec 82 % de précision l’apparition d’un syndrome d’overlap 12 mois avant les premiers signes cliniques. Cela pourrait transformer le dépistage. Mais le vrai défi reste la standardisation. Dans les centres européens, 65 % appliquent les recommandations de l’EULAR de 2020 sur la coordination des soins. Aux États-Unis, ce n’est que 40 %. Et dans les zones rurales ? Très peu de patients ont accès à un centre spécialisé.
Que faire si vous suspectez un syndrome d’overlap ?
- Ne laissez pas un seul médecin décider seul. Si vous avez des symptômes de plusieurs maladies (peau + muscles + poumons + articulations), demandez un avis rhumatologique spécialisé.
- Exigez une analyse complète des anticorps : anti-U1-RNP, anti-Jo-1, anti-PM/Scl, anti-SSA/SSB. Un seul test mal fait peut fausser tout le diagnostic.
- Insistez pour un scanner pulmonaire à haute résolution. La fibrose interstitielle est souvent silencieuse jusqu’à ce qu’il soit trop tard.
- Recherchez un centre multidisciplinaire. Un coordinateur de soins peut réduire vos hospitalisations et vos complications.
- Évitez les traitements en cascade. Trois immunosuppresseurs ne sont pas mieux que deux - et peuvent être plus dangereux.
Les syndromes d’overlap ne sont pas une curiosité médicale. Ce sont des maladies réelles, fréquentes, et souvent mal prises en charge. Leur gestion exige une approche systémique, coordonnée, et centrée sur le patient - pas sur la maladie isolée. La bonne nouvelle ? Avec un diagnostic rapide et une bonne coordination, la plupart des patients peuvent vivre longtemps, avec une qualité de vie préservée.
Quels sont les signes les plus courants d’un syndrome d’overlap auto-immun ?
Les signes les plus fréquents incluent le phénomène de Raynaud (doigts blancs ou bleus au froid), des doigts gonflés ou « boursouflés », une fatigue musculaire intense, une toux sèche persistante, une peau tendue ou durcie (surtout sur les doigts ou les avant-bras), et des douleurs articulaires symétriques. Ces symptômes apparaissent souvent en combinaison, et ne correspondent pas parfaitement à une seule maladie connue. La présence de deux ou trois de ces signes doit alerter sur un possible syndrome d’overlap.
Pourquoi les médecins ont-ils du mal à diagnostiquer ces syndromes ?
Parce qu’il n’existe pas encore de critères de diagnostic officiels pour les syndromes d’overlap. Les médecins utilisent les critères de chaque maladie isolée (lupus, sclérodermie, etc.), mais un patient avec un syndrome d’overlap ne remplit pas complètement les critères de l’une ou l’autre. Il est donc souvent classé comme « indifférencié » pendant des années. De plus, les tests auto-anticorps ne sont pas toujours prescrits de manière systématique, et les spécialistes ne communiquent pas toujours entre eux.
Quel test sanguin est le plus important pour confirmer un syndrome d’overlap ?
Le test le plus crucial est la recherche des anticorps spécifiques : anti-U1-RNP pour la MCTD, anti-Jo-1 (et autres anti-synthétase) pour le syndrome antisynthétase, et anti-PM/Scl pour le polymyosite/sclérodermie. Ces anticorps ont une spécificité supérieure à 95 %. Leur présence, associée à des signes cliniques, permet de confirmer le diagnostic. Un simple test d’immunoblot ou d’ELISA, bien interprété, peut éviter des années d’errance diagnostique.
Est-ce que les traitements pour les syndromes d’overlap sont différents de ceux pour les maladies isolées ?
Oui, mais pas toujours. Le traitement de base reste le corticoïde et un immunosuppresseur. Cependant, dans les syndromes d’overlap, le choix du traitement dépend du composant le plus menaçant. Par exemple, si la maladie pulmonaire est dominante, la rituximab ou la tocilizumab sont préférées. Si la peau et les muscles sont touchés, le méthotrexate peut suffire. L’erreur courante est de combiner trop de traitements - trois immunosuppresseurs augmentent les risques d’infection sans améliorer significativement le pronostic. Le traitement doit être ciblé, pas généralisé.
Comment savoir si je dois consulter un centre spécialisé ?
Si vous avez des symptômes de deux maladies auto-immunes différentes (par exemple, lupus + sclérodermie, ou myosite + MIP), si vous avez été diagnostiqué comme « indifférencié » pendant plus de 12 mois, ou si vous prenez trois médicaments ou plus sans amélioration, il est temps de consulter un centre spécialisé. Ces centres disposent d’équipes pluridisciplinaires, d’analyses avancées, et d’un coordinateur de soins. Ils réduisent les hospitalisations de 35 % et améliorent l’adhésion au traitement. Votre médecin traitant peut vous orienter vers un centre de rhumatologie de référence.
Nicole D
mars 7, 2026 AT 10:58Anti-U1-RNP présent chez 95 % des cas ? C’est presque un diagnostic en soi. Pourquoi les laboratoires ne le testent-ils pas systématiquement dès qu’il y a un Raynaud + fatigue ? C’est une négligence systémique.
Je suis rhéumatologue, et je vois ça tous les mois : des patients perdus pendant 3 ans parce que personne n’a voulu faire le panel complet.
On traite les symptômes, pas le patient. C’est pathétique.
Christophe MESIANO
mars 8, 2026 AT 06:16Encore une histoire de médecine qui cherche des mots compliqués pour cacher qu’elle ne sait pas quoi faire.
Vous avez des symptômes ? Prenez un corticoïde. Vous avez trois symptômes ? Prenez trois médicaments. Vous êtes mort ? C’était pas notre faute.
La vraie maladie, c’est le système de santé.
Bernard Chau
mars 9, 2026 AT 21:37Je connais quelqu’un qui a passé 5 ans à courir entre rhumato, pneumo, dermatologue, sans jamais avoir un seul médecin qui a pris le temps de regarder l’ensemble.
Il a fini par demander lui-même les tests d’anticorps. On a trouvé l’anti-Jo-1. Diagnostic en 3 semaines.
Ça devrait être une routine. Pas un exploit personnel.
Juliette Forlini
mars 10, 2026 AT 08:07Les labos ne testent pas les anticorps parce qu’ils sont en cahier de charge avec les pharmas.
Si tout le monde était diagnostiqué tôt, les traitements coûteux comme la rituximab seraient prescrits en masse.
Et qui gagne avec ça ? Les actionnaires. Pas les patients.
Je vous le dis : c’est organisé.
Guillaume Schleret
mars 11, 2026 AT 08:57Le point sur le coordinateur de soins est crucial. J’ai un cousin qui suit ce modèle à Lyon - il a passé de 4 hospitalisations/an à zéro en 18 mois.
Il a juste eu une infirmière qui a appelé les spécialistes, vérifié les interactions, et rappelé les examens.
Ça coûte cher ? Oui. Mais moins qu’un lit de réa.
Jean-Baptiste Chauvin
mars 12, 2026 AT 11:44Wait… les algorithmes IA prédit les syndromes 12 mois avant les symptômes ?
Comment ça marche ? Ils lisent les ordonnances ? Les factures de laboratoire ?
Je veux bien croire, mais j’aimerais un exemple concret. Pas juste un chiffre magique.
Jacqueline Pedraza
mars 12, 2026 AT 18:42Je suis une patiente depuis 8 ans. J’ai eu 3 diagnostics différents. Aucun ne collait.
Quand j’ai demandé un panel d’anticorps, on m’a répondu : « Vous n’êtes pas assez malade pour ça. »
Je n’ai pas arrêté. J’ai insisté. J’ai payé en privé. J’ai trouvé l’anti-PM/Scl.
Ça a changé ma vie. Ne vous arrêtez pas. Votre voix compte.
Beau Mirsky
mars 13, 2026 AT 08:07Vous parlez de « treat-to-target »… comme si c’était une révolution. Mais les lignes directrices de l’ACR sont souvent ignorées par les cliniciens. Et vous savez pourquoi ? Parce que la médecine n’est pas une science - c’est un art mal payé, mal formé, et mal structuré.
On ne peut pas corriger un système en ajoutant des tests. Il faut le réinventer. Du fond.