Quand on pense à l'hypertension artérielle, on imagine souvent des maux de tête, une fatigue persistante ou un risque d'accident vasculaire cérébral. Mais peu de gens savent que cette maladie silencieuse peut aussi détruire progressivement la rétine, la couche sensible à la lumière au fond de l'œil. La rétinopathie hypertensive n’est pas une simple complication : c’est un signe d’alerte grave, visible uniquement grâce à un examen ophtalmologique. Et elle peut causer une perte de vision permanente - sans douleur, sans avertissement, souvent pendant des années.
Comment l’hypertension endommage la rétine
La rétine est nourrie par un réseau fin de vaisseaux sanguins, aussi fragiles que des capillaires de verre. Quand la pression artérielle reste élevée pendant des mois ou des années, ces vaisseaux subissent une pression constante. Leur paroi s’épaissit, se durcit, et finit par se rétrécir. Cela réduit le flux sanguin vers les cellules de la rétine. Résultat ? Les cellules ne reçoivent plus assez d’oxygène ni de nutriments. Elles commencent à mourir.
À ce stade, rien ne se passe à l’extérieur. Pas de douleur. Pas de flou. Pas de changement visible dans le miroir. Pourtant, les dommages sont déjà là. Selon le Merck Manual (2023), une hypertension non traitée peut causer des lésions rétiniennes dès 3 à 5 ans. Et ce n’est pas une exception : environ 13,9 % des adultes aux États-Unis ont une hypertension de stade 2 (pression systolique ≥140 mmHg ou diastolique ≥90 mmHg), selon les données du CDC de 2022. Ces personnes sont à risque - même si elles se sentent bien.
Les quatre stades de la rétinopathie hypertensive
Les médecins utilisent une classification vieille de plus de 80 ans, appelée système de Keith-Wagener-Barker (KWB), pour évaluer la gravité. Elle divise la maladie en quatre étapes claires.
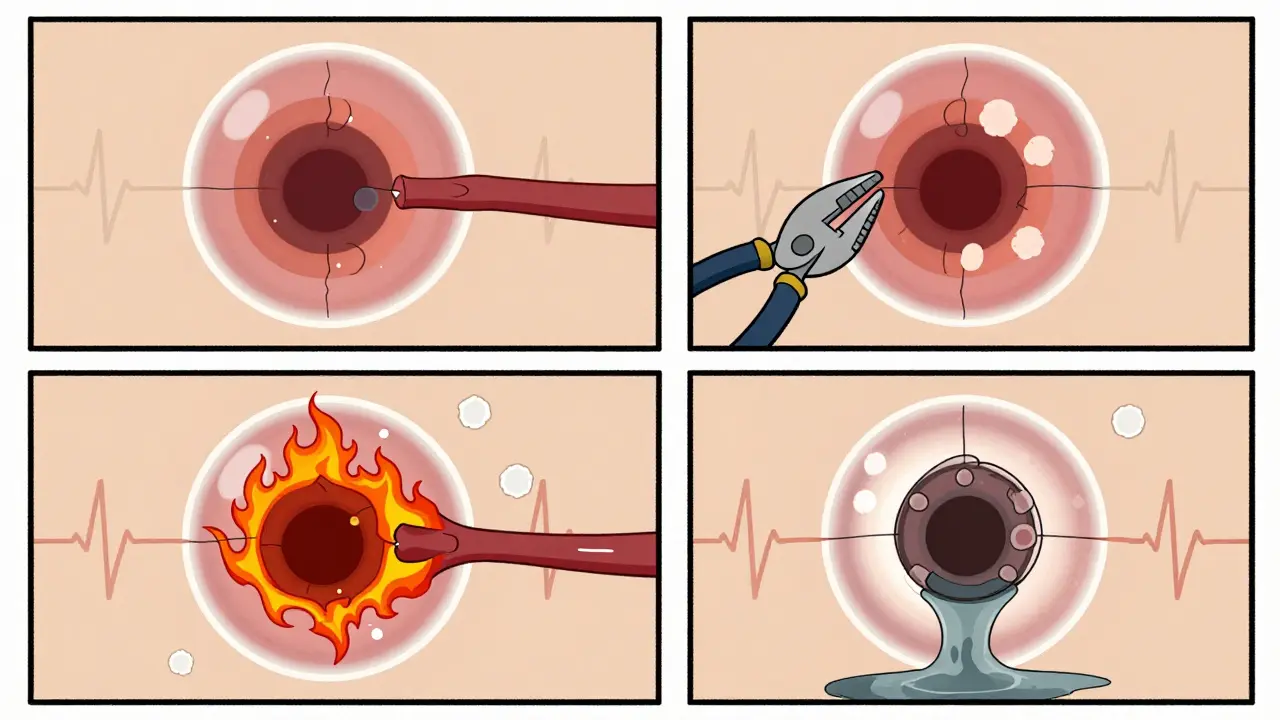
- Grade 1 : Les artères rétiniennes sont légèrement rétrécies. Pas de saignement, pas de fuite. Ce stade est souvent invisible sans examen. Il peut apparaître après seulement 3 ans d’hypertension non contrôlée.
- Grade 2 : Le rétrécissement s’aggrave. On observe un nicking arterioveineux - un point où une artère appuie sur une veine, la comprimant comme un étau. C’est un signe fiable que la pression sanguine est trop élevée depuis longtemps.
- Grade 3 : Les dégâts deviennent visibles : des hémorragies en forme de flammes, des taches blanches appelées spots de coton, et des dépôts jaunâtres (exsudats durs) causés par des fuites de lipides. Ces signes montrent que la barrière entre le sang et la rétine est endommagée.
- Grade 4 : Le pire. En plus des signes précédents, le disque optique (le point où le nerf optique entre dans l’œil) est enflé. C’est un signe d’hypertension maligne, une urgence médicale. Ce stade augmente de 78 % le risque d’accident vasculaire cérébral, selon la Mount Sinai Health Library (2023).
À ce stade, la vision peut se dégrader rapidement. Des patients décrivent une perte soudaine comme un rideau qui tombe sur leur champ visuel. Des cas documentés montrent que 15 % des patients en hypertension maligne perdent partiellement leur vue en quelques heures.
Les signes que vous ne voyez pas - mais que votre ophtalmologue voit
La plupart des patients ne ressentent rien jusqu’à ce que la maladie soit avancée. Selon ADA.com (2023), 68 % des personnes en stade 1 ou 2 n’ont aucun symptôme. Ceux en stade 3 ou 4, eux, rapportent souvent :
- Une vision floue, surtout en lisant ou en regardant un écran
- Des taches sombres ou flottantes dans le champ visuel
- Des épisodes soudains de vision double, accompagnés de maux de tête intenses
- Une perte de vision centrale - comme si on regardait à travers un trou
Un patient sur Reddit, sous le pseudonyme u/RetinaWarrior, a décrit avoir réveillé avec des taches noires au centre de sa vision après que sa pression a atteint 210/110 mmHg. Ce n’est pas un cas isolé. Pourtant, 42 % des patients attendent 18 à 24 mois avant de consulter - et souvent seulement quand la vision est déjà endommagée.
Un œil qui révèle le cœur
La rétine est la seule partie du corps où les vaisseaux sanguins peuvent être observés directement, sans chirurgie. C’est pourquoi les médecins disent qu’elle est une « fenêtre sur la santé vasculaire ». Des études montrent que les changements rétiniens liés à l’hypertension sont liés à un risque 2,5 fois plus élevé d’événement cardiovasculaire - infarctus, AVC, insuffisance cardiaque.
Un signe comme le nicking arterioveineux ou un disque optique enflé augmente le risque d’AVC de 3,2 fois, selon l’analyse du NIH par le Dr Peter Modi (2023). Ce n’est pas une coïncidence : la même pression qui endommage les yeux endommage aussi les artères du cerveau, du cœur et des reins.
Et les données le confirment : 19,2 millions d’Américains avec une hypertension de stade 2 développent une rétinopathie. Ce n’est pas une maladie rare. C’est une conséquence directe d’une maladie courante mal gérée.
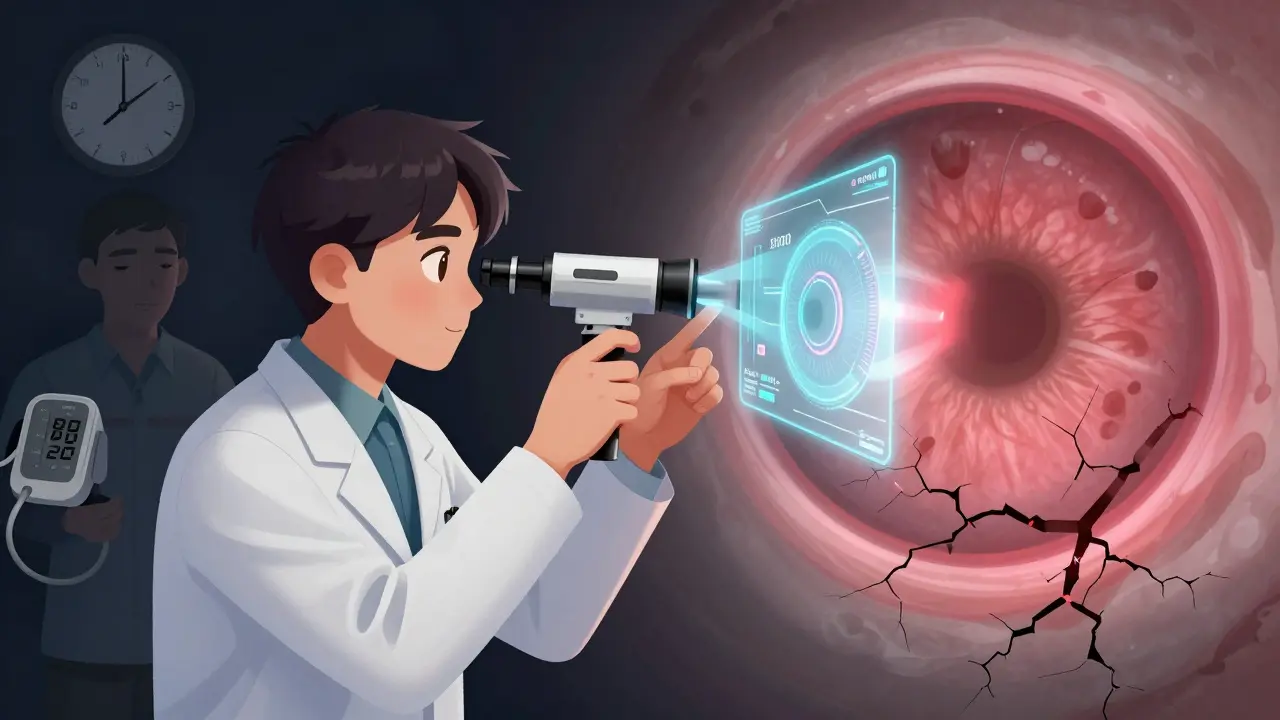
Comment diagnostiquer la rétinopathie hypertensive
Un simple examen du fond de l’œil - avec un ophtalmoscope - suffit à détecter les premiers signes. Les ophtalmologues utilisent maintenant des technologies plus précises :
- OCT (Tomographie par cohérence optique) : mesure l’épaisseur de la rétine. Une augmentation de 10 à 15 % indique une fuite de liquide.
- Imagerie par fluorescence : injecte un colorant pour voir les fuites de vaisseaux.
- IA (Intelligence Artificielle) : des systèmes comme RetinaCheck AI, approuvés par la FDA en mai 2022, analysent les images de rétine avec 92 % de précision - contre 75 % pour un œil humain seul.
Depuis 2023, les programmes de soins Medicare aux États-Unis exigent la documentation des examens rétiniens pour les patients en hypertension de stade 2. En France, ce n’est pas encore obligatoire, mais les médecins généralistes et ophtalmologues recommandent de plus en plus un examen annuel pour les patients hypertendus.
Peut-on guérir la rétinopathie hypertensive ?
Oui - mais seulement si la pression artérielle est contrôlée rapidement.
La première règle est simple : abaisser la pression. Chez les patients en stade 3 ou 4, une réduction de 25 mmHg de la pression systolique en 24 à 48 heures permet de rétablir la circulation sanguine dans 65 % des cas, selon la Cleveland Clinic (2023). La vision peut commencer à s’améliorer en 7 à 10 jours. Mais si la macule (la zone centrale de la vision) a été endommagée, il faut 3 à 6 mois pour voir une récupération partielle.
En revanche, 22 % des patients développent des défauts visuels permanents, même avec un traitement optimal. C’est pourquoi la prévention est essentielle.
Les traitements médicamenteux jouent aussi un rôle. L’European Society of Cardiology (2023) montre que les inhibiteurs de l’ACE réduisent la progression des lésions rétiniennes de 32 % par rapport aux bloqueurs calciques. Pour les patients diabétiques, le risque de perte de vision est 4,7 fois plus élevé si l’hypertension n’est pas contrôlée - c’est une double menace.
Que faire si vous avez de l’hypertension ?
Voici ce que vous devez faire maintenant :
- Contrôlez votre pression à la maison : Prenez votre tension 2 à 3 fois par semaine. Notez les valeurs. Un appareil validé coûte moins de 50 €.
- Faites un examen ophtalmologique annuel - même si vous voyez bien. Si vous êtes en stade 2, demandez un examen tous les 6 mois.
- Ne négligez pas les médicaments : 70 % des patients qui combinent traitement médical et suivi ophtalmologique respectent mieux leur traitement.
- Évitez les pics de tension : le stress, le sel, l’alcool et le manque de sommeil peuvent provoquer des montées brutales. Un pic à 180/120 mmHg peut déclencher un stade 4 en moins de 72 heures.
Les programmes comme « Check. Change. Control. » de l’American Heart Association montrent que les patients qui comprennent le lien entre l’hypertension et la vue ont 35 % plus de chances de contrôler leur tension à long terme.
Le futur : des outils plus précis
La recherche avance vite. En mai 2023, le NIH a lancé l’étude RETINA-HTN, qui cherche des marqueurs génétiques pour identifier les personnes les plus à risque. Des prototypes comme le système RetiFlow, qui mesure le flux sanguin capillaire sans injection, ont atteint 94 % de précision dans les essais cliniques de septembre 2023. Ces outils pourraient permettre un dépistage à domicile dans les prochaines années.
Le message est clair : votre œil ne ment pas. S’il y a des lésions, c’est que votre corps est en danger. Ce n’est pas une question de vue - c’est une question de survie.
La rétinopathie hypertensive peut-elle être réversible ?
Oui, mais seulement si la pression artérielle est ramenée à un niveau normal rapidement. Dans les stades 1 à 3, une baisse de la tension de 25 mmHg en 48 heures peut inverser les lésions dans 65 % des cas. La vision peut s’améliorer en 7 à 10 jours. Cependant, si la macule (zone centrale de la vision) est endommagée, la récupération peut prendre plusieurs mois, et dans 22 % des cas, les défauts visuels sont permanents.
Faut-il consulter un ophtalmologue même si on n’a aucun symptôme ?
Oui, absolument. 68 % des patients en stade 1 ou 2 n’ont aucun symptôme, mais les lésions sont déjà présentes. Un examen du fond de l’œil annuel permet de détecter les changements avant qu’ils ne deviennent graves. Pour les patients en hypertension de stade 2, les recommandations actuelles préconisent un examen tous les 6 mois.
Quelle est la différence entre rétinopathie hypertensive et rétinopathie diabétique ?
Les deux endommagent la rétine, mais par des mécanismes différents. La rétinopathie hypertensive est causée par la pression excessive sur les vaisseaux, qui s’épaississent et fuient. La rétinopathie diabétique est causée par un excès de sucre dans le sang, qui endommage les cellules et provoque la formation de nouveaux vaisseaux anormaux. Si vous êtes diabétique ET hypertendu, votre risque de perte de vision est 4,7 fois plus élevé.
Les médicaments contre l’hypertension peuvent-ils protéger la vue ?
Oui, certains sont plus efficaces que d’autres. Les inhibiteurs de l’ACE (comme l’enalapril ou le lisinopril) réduisent la progression des lésions rétiniennes de 32 % par rapport aux bloqueurs calciques (comme l’amlodipine), selon l’European Society of Cardiology (2023). Cela ne signifie pas qu’il faut changer de traitement sans avis médical, mais que le choix du médicament peut avoir un impact sur la santé oculaire.
Est-ce que la rétinopathie hypertensive touche aussi les jeunes ?
Oui, surtout si l’hypertension est non traitée depuis longtemps. Même une hypertension « légère » (systolique entre 130 et 139 mmHg) peut endommager la rétine après 10 ans, selon le Merck Manual (2023). Les jeunes adultes avec un mode de vie sédentaire, un régime riche en sel ou un stress chronique sont de plus en plus concernés. Ce n’est pas une maladie « des personnes âgées » - c’est une conséquence de l’hypertension mal contrôlée, quel que soit l’âge.
Floriane Jacqueneau
mars 15, 2026 AT 12:10Je suis ophtalmologue depuis 22 ans, et je peux vous dire que la rétinopathie hypertensive est sous-diagnostiquée à outrance. Les patients viennent en consultation quand ils voient plus rien, et là, c’est trop tard. Un simple fond d’œil annuel, c’est gratuit dans les centres de santé. Pourquoi on ne le fait pas systématiquement ? Parce que la médecine préventive, ça rapporte moins que les chirurgies. C’est triste, mais c’est la réalité.
Quentin Tridon
mars 15, 2026 AT 22:08Franchement, j’ai vu un truc fou sur TikTok : un gars qui a détecté son hypertension grâce à une photo de son œil prise avec son iPhone 🤯. L’IA a détecté un nicking avant qu’il ne sente quoi que ce soit. On est dans une ère où les yeux sont les nouveaux capteurs de santé. #TechHealth 🤖👁️
Juliette Forlini
mars 16, 2026 AT 19:11Et si tout ça c’était une blague ? Et si les médecins inventent des maladies pour vendre des examens ? J’ai lu que l’IA est utilisée pour pousser les gens à faire des scanners inutiles. La rétinopathie ? C’est juste une excuse pour faire payer les gens. Les vrais signaux, c’est la fatigue, le stress, le sel dans les plats industriels… pas des lentilles magiques !
Guillaume Schleret
mars 18, 2026 AT 03:31Je suis hypertendu depuis 5 ans, et je fais un fond d’œil chaque année. Rien de grave pour l’instant, mais ça me rassure. Ce que j’aime dans ce post, c’est qu’il montre qu’on peut agir. Pas de fatalisme. Juste des gestes simples. Merci pour l’info claire.
Jean-Baptiste Chauvin
mars 19, 2026 AT 11:59ok mais j’ai 32 ans et je bois du café à 10h du matin, je dors 5h, et j’ai un stress chronique… j’ai déjà des lésions ?
Jacqueline Pedraza
mars 20, 2026 AT 02:11Ça me donne envie de me lever et de faire un check-up aujourd’hui même ! Si tu lis ça, fais-le. Ton œil te remerciera. Pas demain. PAS demain. MAINTENANT. 💪👁️
Beau Mirsky
mars 20, 2026 AT 06:00Attention ! Ce n’est pas une maladie. C’est un signal. Et si vous ne contrôlez pas votre tension, vous êtes un danger pour vous-même… et pour les autres. Vos yeux ne mentent pas. Vos excuses, si.
Thibaut De Jaegher
mars 22, 2026 AT 04:20En France, on laisse les gens se détruire pendant des années avant de faire un examen. Aux États-Unis, ils ont des robots qui analysent les rétines dans les supermarchés. On est à la traîne. C’est honteux.
Louise jensen
mars 23, 2026 AT 19:32Le truc avec les inhibiteurs de l’ACE, c’est juste du marketing pharmaceutique. Tout ça pour faire payer des médicaments qui coûtent 3 fois plus que les bloqueurs calciques. Je préfère les tisanes. Et puis, qui a dit que la rétine devait être parfaite ? C’est pas comme si on était des robots.
Valentin Duricu
mars 25, 2026 AT 01:53Et si c’était juste une question de génétique ? Moi j’ai une pression à 135/85 et je vois super bien. Donc… pourquoi s’embêter ?
Kim Girard
mars 26, 2026 AT 20:11Vous voyez, les gens paniquent pour un examen ophtalmologique… mais ils passent 4h par jour sur Instagram. C’est ça la société moderne : on se soigne avec les algorithmes, pas avec les médecins. Et on appelle ça du progrès. 😏