Les fluoroquinolones sont des antibiotiques puissants, utilisés pendant des décennies pour traiter des infections graves. Mais aujourd’hui, leur utilisation est fortement limitée - et pour une bonne raison. Derrière leur efficacité se cache un risque rare, mais dévastateur : des lésions tendineuses et nerveuses qui peuvent devenir permanentes. Ce n’est pas une simple réaction secondaire. C’est une alerte de santé publique qui a changé les règles de prescription dans le monde entier.
Qu’est-ce qu’une fluoroquinolone ?
Les fluoroquinolones, comme la ciprofloxacine, la lévofloxacine ou la moxifloxacine, sont des antibiotiques de synthèse. Elles agissent en bloquant la réplication de l’ADN des bactéries. Leur force ? Elles pénètrent profondément dans les tissus - os, poumons, urine, peau - ce qui les rend utiles contre des infections complexes comme la pneumonie hospitalière, les infections urinaires compliquées ou l’anthrax.
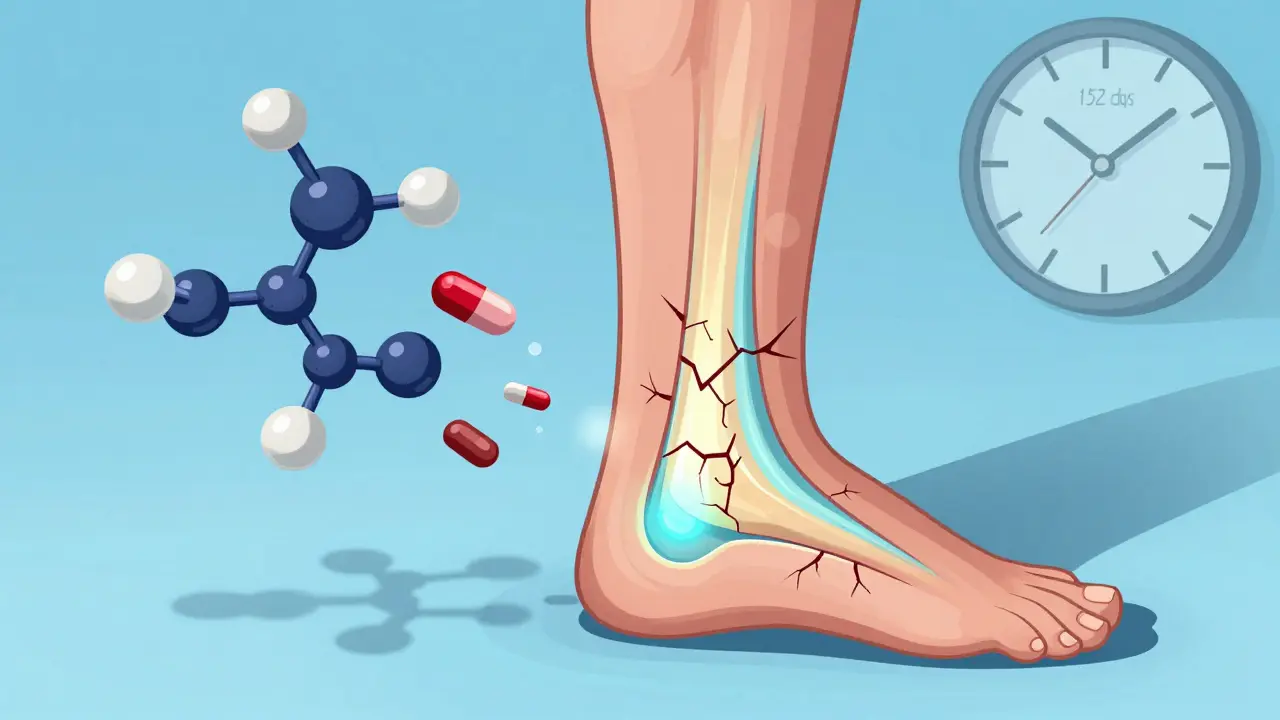
Mais cette même capacité à pénétrer les tissus les rend aussi dangereuses pour les cellules humaines. Elles interfèrent avec les mitochondries, les centrales énergétiques de nos cellules, et perturbent la production de collagène. C’est là que commencent les problèmes.
Tendinopathie : une rupture qui peut arriver sans prévenir
La tendinopathie induite par les fluoroquinolones n’est pas une simple tendinite. C’est une dégradation rapide du tendon, qui peut aboutir à une rupture totale - parfois sans aucun traumatisme. L’Achille est le plus touché : 90 % des cas concernent ce tendon. Dans 40 % des cas, le tendon explose complètement. Et dans la moitié des cas, les deux jambes sont affectées en même temps.
Le pire ? Les symptômes peuvent apparaître après la fin du traitement. Un patient peut prendre un antibiotique pendant 7 jours, se sentir mieux, puis, deux semaines plus tard, ressentir une douleur aiguë au talon en marchant. C’est souvent trop tard. La rupture est déjà là.
Les chiffres sont alarmants :
- Le risque de rupture tendineuse est multiplié par 4,1 chez les patients sous fluoroquinolones
- La douleur apparaît en moyenne 6 jours après le début du traitement, mais jusqu’à 152 jours après
- 50 % des ruptures surviennent après l’arrêt du médicament
Les facteurs de risque sont clairs : plus de 60 ans, diabète, insuffisance rénale, et surtout, la prise simultanée de corticoïdes. Avec cette combinaison, le risque de rupture augmente jusqu’à 46 fois. Pourquoi ? Les corticoïdes affaiblissent déjà les tendons. Les fluoroquinolones les détruisent de l’intérieur.
Dommages nerveux : des fourmillements qui ne partent jamais
En parallèle, les fluoroquinolones attaquent les nerfs périphériques. C’est ce qu’on appelle la neuropathie périphérique. Les patients décrivent une sensation de brûlure, de picotements, de « fourmillements électriques » dans les mains ou les pieds. Parfois, c’est une perte de sensibilité, comme si on portait des gants ou des chaussettes trop serrées.
La neuropathie apparaît souvent dans les premières semaines. Mais là encore, elle peut se déclarer des mois après. Et contrairement à d’autres effets secondaires, elle n’est pas toujours réversible. Jusqu’à 10 % des patients souffrent de douleurs chroniques, d’instabilité ou de faiblesse musculaire pendant des années - voire à vie.
Un patient sur 23 développe une neuropathie. C’est rare, mais pas insignifiant. Et quand elle survient, les médecins la confondent souvent avec un problème de vieillissement, un diabète mal contrôlé, ou une sciatique. Le retard de diagnostic aggrave les dégâts.

Les antibiotiques de remplacement : ce qu’il faut choisir à la place
Les fluoroquinolones n’ont jamais été la première option pour les infections courantes. Mais pendant des années, elles ont été prescrites pour des cas bénins : sinusite, bronchite, infection urinaire simple. Aujourd’hui, c’est interdit.
Les autorités sanitaires (FDA, EMA, MHRA) exigent désormais que ces antibiotiques soient réservés aux infections graves où aucun autre traitement n’est efficace. Pour une simple infection urinaire, on utilise désormais :
- Les nitrofurantoïnes
- Les pivmécillinames
- Les céphalosporines de première génération
Pour une bronchite aiguë, les macrolides (comme l’azithromycine) ou les amoxicillines sont préférées. Elles sont moins puissantes, mais beaucoup plus sûres.
Le problème ? Beaucoup de patients croient encore que « plus fort = mieux ». Or, un antibiotique trop puissant pour une infection bénigne, c’est comme utiliser un marteau-piqueur pour clouer une affiche. Le résultat est désastreux.
Le prix du silence : quand les médecins ne voient pas les signes
Une étude en 2022 a montré que seuls 43 % des médecins généralistes reconnaissaient correctement une tendinopathie induite par les fluoroquinolones. Pourquoi ? Parce que les symptômes ressemblent à du vieillissement, à une tendinite sportive, ou à une arthrite.
Les patients racontent la même histoire : « J’ai dit à mon médecin que mon tendon me faisait mal après la ciprofloxacine. Il m’a répondu : “Vous avez 65 ans, c’est normal.” »
La vérité ? Ce n’est pas normal. Et ce n’est pas une coïncidence. Les données le prouvent : les ruptures tendineuses sous fluoroquinolones sont 4 fois plus fréquentes que chez les patients prenant d’autres antibiotiques.
Le silence des médecins, combiné à la méconnaissance des patients, crée un piège mortel. La douleur est souvent minimisée. Le diagnostic est retardé. Et la lésion devient irréversible.

Que faire si vous avez pris un fluoroquinolone ?
Si vous avez pris une fluoroquinolone récemment, voici ce qu’il faut faire :
- Surveillez vos tendons : douleur, gonflement, raideur, surtout au talon, à l’épaule ou au poignet
- Évitez tout effort violent : sport, montées d’escaliers, port de charges
- Arrêtez immédiatement le traitement si vous ressentez une douleur inhabituelle - et appelez votre médecin
- Ne prenez jamais de corticoïdes en même temps - c’est un cocktail toxique pour les tendons
- Si vous avez des fourmillements persistants dans les mains ou les pieds, parlez-en à votre médecin - même si c’est plusieurs semaines après le traitement
Ne patientez pas. Ne pensez pas que « ça va passer ». La tendinopathie induite par les fluoroquinolones ne guérit pas comme une entorse. Elle peut vous handicaper pour des années.
Le futur : vers une fin de l’usage inutile
Le marché des fluoroquinolones a chuté de 27 % entre 2015 et 2022. En Europe, les prescriptions pour les infections bénignes ont baissé de 41 %. Aux États-Unis, les médecins prescrivent ces antibiotiques pour les infections urinaires simples dans seulement 5 % des cas - contre 17 % il y a huit ans.
Les autorités ont changé les règles. Les laboratoires ont mis à jour les notices. Les patients sont mieux informés. Des groupes de soutien comme FERF ou Floxie Australia rassemblent des milliers de personnes ayant subi ces lésions - et elles parlent. Leur témoignage a changé la médecine.
Les fluoroquinolones ne disparaîtront pas. Elles restent vitales pour les infections mortelles : septicémie, pneumonie hospitalière, anthrax. Mais pour tout le reste ? Elles ne sont plus justifiables.
La médecine moderne doit apprendre à choisir la sécurité avant la puissance. Parce qu’un antibiotique qui détruit vos tendons ou vos nerfs n’est pas un remède. C’est une blessure.
Les fluoroquinolones peuvent-elles causer des dommages permanents ?
Oui. Des études et des témoignages de patients montrent que jusqu’à 10 % des personnes développent des séquelles durables : douleurs chroniques, perte de mobilité, neuropathie persistante. Ces effets peuvent durer des années, voire toute la vie, surtout si le diagnostic est tardif. La tendinopathie et la neuropathie induites par ces antibiotiques ne sont pas toujours réversibles.
Quand apparaissent les premiers signes de tendinopathie ?
Les symptômes peuvent apparaître dès 24 heures après le début du traitement, mais la plupart surviennent dans les 30 premiers jours. Dans 50 % des cas, la douleur apparaît après l’arrêt du médicament - parfois jusqu’à 152 jours plus tard. C’est pourquoi il est crucial de rester vigilant même après avoir fini le traitement.
Pourquoi les corticoïdes sont-ils dangereux avec les fluoroquinolones ?
Les corticoïdes affaiblissent les tendons en dégradant le collagène. Les fluoroquinolones font exactement la même chose, mais en perturbant la production énergétique des cellules tendineuses. Ensemble, ils créent un effet multiplicateur : le risque de rupture du tendon d’Achille augmente jusqu’à 46 fois. C’est pourquoi la combinaison est formellement contre-indiquée.
Quels sont les antibiotiques de remplacement pour une infection urinaire simple ?
Pour une infection urinaire non compliquée, les recommandations actuelles privilégient les nitrofurantoïnes, les pivmécillinames ou les céphalosporines comme la cefadroxil. Ces antibiotiques sont efficaces, moins puissants, et surtout, sans risque de tendinopathie ou de neuropathie. Ils sont désormais la première ligne de traitement.
Je n’ai plus de douleur après un traitement. Puis-je être rassuré ?
Pas forcément. Les lésions nerveuses ou tendineuses peuvent apparaître des semaines ou des mois après l’arrêt du traitement. Même si vous vous sentez bien, restez attentif aux signes : douleur soudaine dans un tendon, fourmillements persistants, faiblesse dans les mains ou les pieds. Si vous avez eu un fluoroquinolone récemment, parlez-en à votre médecin même si vous n’avez pas de symptômes.

Elaine Vea Mea Duldulao
janvier 6, 2026 AT 11:26Je suis une ancienne patiente qui a eu une rupture d’Achille après une ciprofloxacine. On m’a dit que c’était « le poids de l’âge ». J’avais 52 ans. J’ai mis 3 ans à retrouver la marche normale. Personne ne m’a prévenue. Ce post, c’est ce que j’aurais voulu lire avant.
Je vous soutiens de tout cœur.
Vous n’êtes pas seuls.
Alexandra Marie
janvier 7, 2026 AT 11:57Les médecins qui prescrivent encore des FQ pour une cystite, c’est comme donner un lance-roquettes pour tuer une mouche.
Et puis ils s’étonnent que les gens se plaignent de « douleurs mystérieuses ».
Le problème, c’est pas les patients. C’est le système qui valorise la rapidité plutôt que la sécurité.
Je le dis en tant qu’ancienne infirmière : on a arrêté de les prescrire en 2018. Et on respire mieux.
andreas klucker
janvier 9, 2026 AT 03:16Les données EMA montrent une augmentation du risque relatif de tendinopathie de 4.1 (IC 95% : 3.4–5.0) avec les FQ vs autres antibiotiques. La mécanique moléculaire implique l’inhibition de la topoisomérase II mitochondriale et une réduction de la synthèse du collagène type I via la voie TGF-β.
Le couplage avec les corticoïdes amplifie l’apoptose des fibroblastes tendineux.
Il faudrait un système de notification automatique à la prescription.
Le risque est quantifiable. La prévention doit l’être aussi.
Myriam Muñoz Marfil
janvier 10, 2026 AT 01:00ÇA S’ARRÊTE MAINTENANT. Si tu as une infection urinaire, tu ne prends PAS de ciprofloxacine. Point.
On a des alternatives. Des bonnes. Des sûres.
Arrêtez de vous comporter comme si la puissance = efficacité. Non. C’est de la négligence. Et ça coûte des vies.
Je suis médecin. Je ne prescris plus ça. Et je dis à mes patients : « Si ton médecin te donne ça pour une bronchite, va voir un autre médecin. »
Brittany Pierre
janvier 10, 2026 AT 11:21Je viens de finir un traitement avec lévofloxacine pour une sinusite… et j’ai des fourmillements dans les pieds depuis 3 semaines.
J’ai appelé mon médecin il y a 2 jours. Il m’a dit : « C’est peut-être le stress. »
Je pleure en écrivant ça. J’ai 38 ans. Je ne veux pas être handicapée à vie.
Je veux qu’on parle de ça. Je veux qu’on change les choses.
Je suis pas une casse-cou. Je suis une femme qui a juste voulu guérir d’un rhume.
Je ne suis pas seule, n’est-ce pas ?
Valentin PEROUZE
janvier 12, 2026 AT 10:47Les laboratoires savent. Les agences sanitaires savent. Les médecins savent. Et pourtant, ils continuent.
Vous croyez que c’est une erreur médicale ? Non.
C’est un business. Les FQ sont bon marché. Les patients sont des cobayes. Les séquelles ? Des coûts à long terme. Pas à court.
Et les groupes de soutien ? Ils sont là pour dénoncer. Pas pour guérir.
Le système ne veut pas qu’on sache. Il veut qu’on continue à prendre les pilules.
Regardez les brevets. Regardez les lobbyings.
Vous n’êtes pas malades. Vous êtes manipulés.
Raphael paris
janvier 13, 2026 AT 03:23Alors les FQ c’est du poison ? Ok. Et la chimio ? Et les vaccins ? Et les anti-inflammatoires ?
On va tous mourir d’un truc. Pourquoi c’est celui-là qui est le plus méchant ?
Je prends des FQ pour une bronchite depuis 15 ans. Je vais bien.
Vous êtes trop sensibles.
Emily Elise
janvier 14, 2026 AT 17:19Je viens de lire ce post en larmes. J’ai eu une rupture du tendon d’Achille à 47 ans après une moxifloxacine. On m’a dit que c’était « un accident ». C’était un médicament.
Je suis devenue ambulancière pour aider d’autres victimes.
Si vous avez pris une FQ et que vous avez mal à un tendon - ne prenez pas de paracétamol. Ne prenez pas de repos. Allez voir un spécialiste en tendinopathie. Maintenant.
Ne laissez pas le temps faire son œuvre. Il ne guérit pas. Il détruit.
Jeanne Noël-Métayer
janvier 16, 2026 AT 00:30La neurotoxicité des FQ est médiée par l’activation des récepteurs GABA-A et la modulation du calcium mitochondrial. Les études de 2020 sur les modèles murins montrent une dégénérescence axonale dès 72h d’exposition. La réversibilité est fonction de la durée d’exposition et du statut oxydant cellulaire.
Le taux de 10% de séquelles permanentes est sous-estimé : dans les cohortes de patients âgés avec comorbidités, il dépasse 18%.
Les nitrofurantoïnes sont préférables, mais elles ont leur propre risque de pneumonie interstitielle chez les patients >70 ans.
Il faut un algorithme de prescription basé sur le score de risque individualisé. Pas des recommandations générales.
Antoine Boyer
janvier 16, 2026 AT 20:00Il est essentiel de reconnaître la gravité des effets indésirables décrits dans ce post. Les fluoroquinolones, bien qu’efficaces dans des indications spécifiques, présentent un rapport bénéfice/risque inacceptable pour les infections bénignes. La mise en œuvre de protocoles de prescription restreinte, accompagnée d’une formation continue des professionnels de santé, s’impose comme une nécessité éthique et clinique. La prévention de ces lésions irréversibles doit devenir une priorité absolue dans les politiques de santé publique.
fleur challis
janvier 17, 2026 AT 21:45Vous savez ce qui est drôle ?
Les médecins disent : « C’est rare. »
Les patients disent : « C’est arrivé à moi. »
Les laboratoires disent : « On a mis un avertissement en petit caractère. »
Et les autorités disent : « On a mis à jour les notices. »
Mais personne ne dit : « On va arrêter de les prescrire pour les infections de merde. »
Alors non, ce n’est pas un hasard.
C’est une conspiration. Une conspiration de l’indifférence.
Alain Sauvage
janvier 18, 2026 AT 06:41Je suis médecin généraliste. J’ai prescrit des FQ pendant des années. J’ai vu des patients avec des ruptures d’Achille. J’ai vu des gens perdre la sensation de leurs pieds. J’ai eu honte.
Je ne le fais plus. Je me suis formé aux alternatives. Je prends le temps d’expliquer. Je dis : « Je ne veux pas que vous soyez la prochaine victime. »
Je ne suis pas parfait. Mais je fais mieux.
Et je vous remercie d’avoir partagé ce post. C’est grâce à des gens comme vous que je me suis réveillé.