Vous avez des diarrhées chroniques, aqueuses, et on vous a diagnostiqué un syndrome de l'intestin irritable (SII-D) sans que les traitements habituels ne fonctionnent ? Vous n'êtes pas seul. En réalité, environ 25 à 30 % des personnes souffrant de ce syndrome ont en fait une diarrhée aux acides biliaires. Le problème, c'est que c'est une condition très souvent sous-diagnostiquée, laissant des milliers de patients avec des symptômes épuisants sans savoir pourquoi.
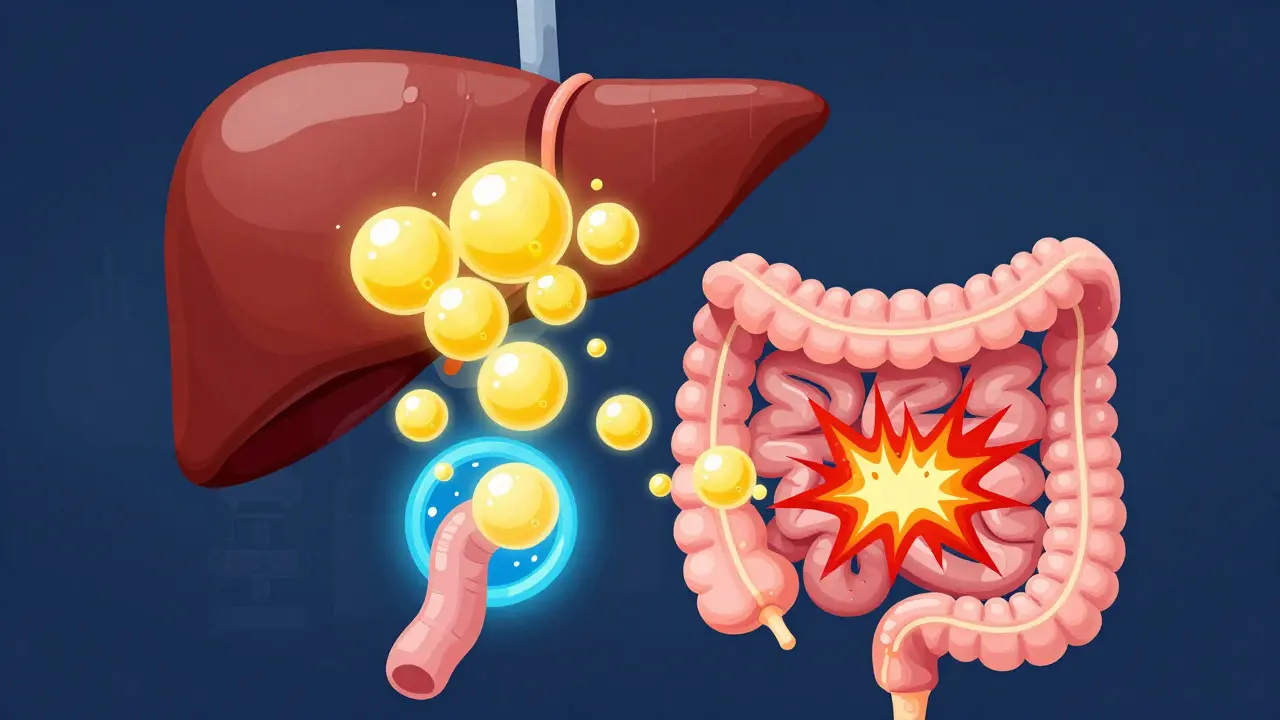
Pour faire simple, imaginez que vos acides biliaires sont comme un savon produit par le foie pour digérer les graisses. Normalement, 95 % de ce "savon" est réabsorbé à la fin de l'intestin grêle. Mais quand ce mécanisme flanche, les acides biliaires s'invitent dans le côlon. Là, ils agissent comme un irritant : ils forcent le côlon à sécréter de l'eau et accélèrent violemment le transit. Résultat ? Des courses urgentes vers les toilettes, souvent la nuit, et une sensation d'inconfort permanent.
Comprendre les différents types de malabsorption
Toutes les diarrhées aux acides biliaires ne se ressemblent pas. Les médecins classent généralement ce trouble en trois catégories pour mieux adapter le traitement :
- Le Type I : C'est la forme secondaire. Elle survient après une opération de l'intestin ou à cause d'une maladie comme la maladie de Crohn, qui endommage la partie terminale de l'iléon, empêchant la réabsorption des acides.
- Le Type II : On l'appelle idiopathique. Il n'y a pas de lésion visible, mais pour une raison encore mystérieuse, les acides biliaires ne sont pas absorbés correctement ou sont produits en trop grande quantité par le foie.
- Le Type III : Elle est liée à d'autres problèmes gastro-intestinaux, comme une accélération globale du transit qui ne laisse pas le temps à l'intestin d'absorber les acides.
Ce qu'il faut retenir, c'est que peu importe le type, l'effet final est le même : une stimulation excessive des récepteurs TGR5 dans le côlon, ce qui déclenche l'urgence défécatoire.
Comment poser un diagnostic fiable ?
C'est ici que ça se complique. Beaucoup de médecins se contentent d'un diagnostic de SII-D sans chercher plus loin. Pourtant, identifier précisément la cause change tout, car les traitements sont très différents. Voici les méthodes utilisées aujourd'hui :
Le test de référence reste l'analyse des acides biliaires dans les selles sur 48 heures. C'est concret : on mesure exactement combien d'acides s'échappent dans vos excréments. Une autre option, très précise mais moins disponible partout, est le test SeHCAT, qui utilise un traceur au sélénium pour voir quel pourcentage d'acides biliaires votre corps retient après 7 jours. Si vous en retenez moins de 15 %, le diagnostic est quasi certain.
Plus récemment, on utilise des prises de sang pour mesurer le Sérum C4 (7α-hydroxy-4-cholestén-3-one). Si le taux dépasse 15,3 ng/mL, il y a une forte probabilité de malabsorption. On surveille aussi le FGF-19, une hormone qui régule la production de bile ; un taux trop bas (moins de 85 pg/mL) est souvent un signe d'alerte.
| Test | Méthode | Avantage | Inconvénient |
|---|---|---|---|
| Selles (48h) | Analyse quantitative | Très fiable | Fastidieux à collecter |
| SeHCAT | Scanner gamma | Gold Standard | Peu disponible |
| Sérum C4 | Prise de sang | Rapide et simple | Moins spécifique |

Les chélateurs d'acides biliaires : le traitement de choc
L'objectif du traitement est simple : empêcher les acides biliaires d'irriter le côlon. Pour cela, on utilise des "binders" ou chélateurs. Ce sont des molécules qui agissent comme des aimants : elles capturent les acides biliaires dans l'intestin pour les évacuer naturellement dans les selles.
La Cholestyramine est la plus ancienne. Elle est efficace, mais beaucoup de patients la détestent à cause de son goût crayeux et d'un effet secondaire fréquent : la constipation sévère.
Le Colestipol est très similaire, avec une tolérance légèrement meilleure, mais il reste assez contraignant au quotidien.
La solution la plus moderne est le Colesevelam. Contrairement aux anciens, il est mieux toléré. Seulement 5 % des patients rapportent de la constipation, contre 20 à 30 % avec la cholestyramine. De plus, il est souvent plus facile à prendre. Environ 70 % des patients voient leurs symptômes s'améliorer en seulement 48 à 72 heures après le début du traitement.
Ajuster son alimentation pour reprendre le contrôle
Le médicament fait le gros du travail, mais l'assiette joue un rôle crucial. Pourquoi ? Parce que c'est la consommation de gras qui déclenche la libération de la bile. Moins vous mangez de graisses, moins vous produisez de bile, et donc moins vous irritez votre côlon.
Une alimentation pauvre en graisses (entre 20 et 40 grammes par jour) peut réduire la fréquence des selles de 40 %. Mais attention, ne tombez pas dans l'excès. L'idée est d'éviter les graisses saturées et les fritures. Privilégiez des petits repas fréquents (5 à 6 par jour) plutôt que trois gros repas. Cela évite de "saturer" le système avec une dose massive d'acides biliaires d'un coup.
Côté fibres, misez sur les fibres solubles. Le psyllium blond est un allié précieux. En prendre 5 à 10 grammes par jour aide à absorber l'excès de bile et à redonner une consistance normale aux selles. On a même observé une réduction de 35 % des passages aux toilettes chez certains patients grâce à ce simple ajout.
Méfiez-vous aussi des déclencheurs cachés :
- La caféine : Elle booste la motilité du côlon de 15 à 20 %, ce qui aggrave l'urgence.
- Les édulcorants : Le sorbitol, présent dans beaucoup de produits "sans sucre", a un effet osmotique qui attire l'eau dans l'intestin et accentue la diarrhée.
- Les repas riches : Les viandes grasses ou les plats frits sont les déclencheurs numéro un.

Les pièges et réalités du quotidien
Vivre avec cette condition demande un temps d'adaptation. Le plus dur est souvent le début, quand on tente de trouver ses propres déclencheurs alimentaires. Il faut compter environ 4 à 6 semaines de tests (élimination puis réintroduction) pour vraiment comprendre ce qui ne passe pas.
Un point important : la gestion des effets secondaires. Si vos chélateurs vous constipation trop, n'arrêtez pas tout brusquement. Essayez plutôt de réduire légèrement la dose et d'augmenter votre consommation de fibres et d'eau. Pour ceux qui ne supportent pas le goût des médicaments en poudre, une astuce consiste à les mélanger à des boissons très aromatisées ou des compotes pour masquer la saveur.
L'impact psychologique est aussi réel. La peur de ne pas trouver de toilettes à temps peut mener à un isolement social. Heureusement, la combinaison d'un traitement médicamenteux et d'une hygiène alimentaire stricte permet à plus de 68 % des patients de retrouver une vie normale en quelques jours.
Est-ce que la diarrhée aux acides biliaires est permanente ?
Pas forcément. Environ 50 % des patients souffrent de symptômes constants, tandis que l'autre moitié a des crises occasionnelles. Cela dépend beaucoup de l'alimentation et du type de malabsorption (Type I, II ou III). Avec un traitement adapté, les symptômes peuvent disparaître presque totalement.
Peut-on se soigner uniquement avec le régime alimentaire ?
C'est possible pour certains. On estime que 60 % des patients trouvent un soulagement significatif avec des modifications alimentaires seules (bas gras, psyllium), surtout quand ils ne tolèrent pas les médicaments chélateurs. Cependant, pour les cas sévères, l'association régime + médicaments reste la stratégie la plus efficace.
Quelles sont les différences avec le syndrome de l'intestin irritable ?
Le SII-D est un diagnostic global souvent basé sur l'exclusion. La diarrhée aux acides biliaires est une cause physiologique précise. La différence majeure est que la diarrhée aux acides biliaires répond très spécifiquement aux chélateurs, alors que le SII-D classique ne réagit pas forcément à ces médicaments.
Le test SeHCAT est-il disponible partout ?
Malheureusement non. Il est très utilisé en Europe, mais beaucoup moins courant aux États-Unis ou dans certains centres hospitaliers plus petits. Si vous n'y avez pas accès, le dosage du sérum C4 ou l'analyse des selles sur 48h sont des alternatives viables.
Quels sont les risques d'un mauvais diagnostic ?
Le risque principal est de rester sous traitement inadapté pendant des années. On estime que le délai moyen de diagnostic est de 6 ans. Cela signifie des années de fatigue, de stress et de malabsorption nutritionnelle alors que la solution (les chélateurs) est disponible et efficace.
Prochaines étapes et conseils pratiques
Si vous soupçonnez cette condition, ne restez pas avec vos doutes. La première étape est de tenir un journal alimentaire et symptomatique pendant deux semaines. Notez précisément ce que vous mangez et le moment où les crises surviennent (notamment si vous vous réveillez la nuit pour aller aux toilettes, un signe très caractéristique).
Prenez rendez-vous avec un gastro-entérologue et mentionnez spécifiquement la "malabsorption des acides biliaires". Demandez si un test C4 ou une analyse des selles est possible. Si vous commencez un traitement par chélateurs, introduisez le psyllium très progressivement pour éviter les ballonnements et assurez-vous de boire au moins 2 litres d'eau par jour pour contrer l'effet constipant des médicaments.
Loïc Trégourès
avril 10, 2026 AT 12:11C'est vraiment super d'avoir ce genre de résumé clair. Ça aide beaucoup ceux qui galèrent avec des diagnostics flous depuis des années.
Julien MORITZ
avril 10, 2026 AT 20:34Ah, merveilleux ! Encore un guide pour nous apprendre que notre corps est une machine défectueuse. Quel bonheur d'apprendre qu'on peut passer six ans à errer dans les couloirs d'hôpitaux avant qu'un médecin daigne regarder un test C4. C'est absolument fascinant cette compétence médicale pour ignorer l'évidence.
Amy Therese
avril 11, 2026 AT 03:22Le psyllium est effectivement une excellente option, mais il faut vraiment insister sur la progressivité. Si on commence trop fort, on se retrouve avec des ballonnements atroces qui gâchent tout le bénéfice du traitement. C'est un point que beaucoup de patients négligent malheureusement.
flore Naman
avril 12, 2026 AT 10:50trop long !!! j'ai pas tout lu mais ça a l'air chiant... bof !!!
Sylvie Dubois
avril 14, 2026 AT 06:51Le SeHCAT c'est juste un moyen de nous pucer avec du sélénium... on sait tous que les labos cachent des trucs pour nous vendre des médocs a vie. Faites gaffe aux tests de sang aussi, c'est manipulable.
Muriel Fahrion
avril 14, 2026 AT 08:18Je suis tout à fait d'accord avec l'idée d'un journal alimentaire, c'est tellement apaisant de reprendre le contrôle sur son corps avec douceur.
Magalie Jegou
avril 16, 2026 AT 01:25L'ontologie de la malabsorption révèle une dyssynchronie systémique où le sujet devient l'esclave de sa propre bile. On est dans une praxis du corps irrité, une sorte de phénoménologie du transit accéléré qui fragmente l'existence même. C'est presque poétique, si on occulte l'aspect scatologique et la dysfonction des récepteurs TGR5 qui créent une rupture de l'homéostasie. C'est l'absurde de la biologie humaine résumé en une course vers les WC, un véritable paradoxe de la digestion moderne où l'on cherche la cure dans la chimie des chélateurs alors que l'âme réclame un silence intestinal total. On s'égare dans des sémantiques de types I, II ou III alors que le malaise est existentiel. L'individu se fragmente entre son foie et son côlon, créant une scission psychique profonde. La bile n'est plus un simple savon, elle devient le vecteur d'une angoisse sociale paralysante. C'est une déconstruction du soi par la porosité de l'iléon. On traite le symptôme, mais on ignore la métaphysique de la diarrhée. Le colesevelam n'est qu'un pansement sur une plaie ontologique. On navigue dans un brouillard de cholestérol et de sels biliaires sans jamais interroger la finalité de cette souffrance. C'est une tragédie biochimique.
Elise Combs
avril 16, 2026 AT 02:42Faut foncer faire onboard les tests si vous avez un doute ! C'est le moment de reprendre sa santé en main et d'arrêter de subir !
Marine Giraud
avril 16, 2026 AT 02:54En tant que professionnelle, je confirme que la gestion des fibres solubles associée aux chélateurs permet d'obtenir une synergie thérapeutique très intéressante, bien que la mise en œuvre demande une rigueur méthodologique constante pour éviter les rechutes alimentaires.
alain duscher
avril 17, 2026 AT 20:31Tout ça pour nous pousser vers Colesevelam... On sait tous que les médecins sont payés par les pharma. Le corps s'auto-guérit si on arrête de manger des produits transformés, pas besoin de sélénium ou de poudre crayeuse.
André BOULANGHIEN
avril 18, 2026 AT 12:01Je compatis vraiment avec ceux qui sont dans cette situation, c'est épuisant physiquement et mentalement. Merci pour les conseils sur la caféine, je ne savais pas que ça jouait autant.
lemchema yassine
avril 18, 2026 AT 20:42C'est top les conseils ! Moi j'ai essyé le psyllium et ça a grave aidée pour la consistance des seles.
Marcel Bawey
avril 20, 2026 AT 02:33Encore des gens qui croient que la chimie va les sauver... C'est une question de vibration interne et d'alignement intestinal. Votre foie pleure parce que vous ignorez votre essence.
Louise Crane
avril 21, 2026 AT 13:40Le tableau est utile mais la partie sur le régime est un peu simpliste. La réalité clinique est bien plus complexe que quelques grammes de gras.
mamadou soumahoro
avril 22, 2026 AT 03:44Je suis tout à fait d'accord avec les recommandations sur les petits repas fréquents, c'est une approche très efficace pour stabiliser le transit au quotidien.